(En Poblete, R., Patología Arterial y Venosa, Sociedad de Cirujanos de Chile, A. Yuri Ed., Santiago, Chile, 1994: 268-88)
GENERALIDADES
Pocas emergencias quirúrgicas pueden ser tan devastadoras para el individuo o afectar tanto a partes importantes de su cuerpo y su futuro, como lo son las oclusiones arteriales agudas.
Durante mucho años poco tenía que ofrecer la cirugía vascular a quienes presentaban una catastrófica obstrucción aguda arterial que no fuera observar la evolución de la enfermedad, proceso que casi siempre terminaba con una necrosis mayor o menor de la extremidad afectada que irremisiblemente conducía a su amputación o, en el caso de las embolias viscerales, a la pérdida de la vida en un plazo relativamente corto.
Ello ocurría porque aparte de no existir las informaciones mínimas acerca de los diversos procesos que tenían lugar en los territorios súbitamente isquémicos, se carecía de procedimientos eficaces para remover los émbolos que hubieran impactado en las arterias centrales o periféricas y del conocimiento mínimo acerca de las medidas profilácticas para impedir tanto las recurrencias del accidente como la aparición de complicaciones embólicas en muchas enfermedades de frecuente presentación (1).
La única terapia aceptada la constituía el tratamiento anticoagulante, y los únicos procedimientos que se recomendaban entonces para remover los émbolos eran su aspiración a través de una arteriotomía, la instalación de bandas circunferenciales de goma intentando expulsar los trombos distales mediante una compresión retrógrada de la extremidad, el lavado con suero a través de catéteres que sobrepasaran el émbolo o su extracción parcial utilizando instrumental de endarterectomía, olivas y "stripper" venosos, todas las cuales permitía obtener sólo resultados desalentadores.
La situación cambió radicalmente en 1963, cuando genialmente Fogarty propuso utilizar un catéter intraluminal inflable desde el exterior como un procedimiento sencillo y expedito que permitiría remover la mayoría de los émbolos (2). Este catéter, de gran eficacia para remover émbolos enclavados en diversas localizaciones, ha permitido revertir en forma importante el mal pronóstico vital y para la integridad de las extremidades en los episodios embólicos, y hoy su uso constituye una rutina para el cirujano vascular.
Sin embargo, a la luz de los conocimientos actuales la remoción del émbolo no constituye todo el tratamiento de una embolia, sino sólo el paso inicial en el manejo de quienes presentan estos accidentes.
Hoy, se sabe que siendo realmente muy efectiva en lo que dice relación con la remoción del coágulo, la embolectomía con catéter muchas veces resulta insuficiente para repermeabilizar adecuadamente una extremidad por su incapacidad de remover todos los trombos distales localizados en los vasos pequeños. Además, se han hecho evidentes las posibles complicaciones arteriales del método, se conoce bastante más acerca del origen de las embolias, de sus características como las recidivas, recurrencias y multiplicidad, y de los diversos fenómenos locales y generales que desencadena una oclusión arterial.
Ha quedado claro también que si bien en la actualidad el cirujano es capaz de remover en forma relativamente satisfactoria la mayoría de los émbolos de las extremidades, hasta ahora ha sido imposible encontrar alguna terapéutica que resulte útil para remover los émbolos que, en forma aislada o simultánea con otra embolia, afecten a los vasos de la circulación cerebral y muchas veces a los del territorio visceral, los que con frecuencia se manifiestan en forma mas tardía resultando responsables del desenlace final de algunos episodios embólicos cuya afectación periférica fue adecuadamente tratada por el cirujano.
Estos y otros problemas planteados por las oclusiones arteriales agudas serán revisados en las páginas siguientes.
INCIDENCIA, ETIOLOGÍA, DISTRIBUCIÓN Y HECHOS
RELEVANTES DE LAS EMBOLIAS ARTERIALES PERIFÉRICAS
Una oclusión arterial aguda puede deberse básicamente a una embolia, por el enclavamiento de un trombo originado en un sitio alejado u obedecer a una trombosis, que por lo general se instala en el interior de un vaso previamente dañado por la enfermedad oclusiva arterial, deteriorando o agravando la enfermedad preexistente.
La incidencia de ambos eventos varía según los diversos territorios que se consideren, pero por lo menos en lo que dice relación a las oclusiones arteriales agudas de extremidades, se atribuye el 41 % de éstas a embolias y el 59 % restante a una trombosis (3).
En algunas series de autopsias realizadas en la era previa a la introducción del catéter de Fogarty, se demostró la presencia de una embolia en el 0,23 % de éstas (4). También se las ha encontrado presentes en cerca del 1 % de los pacientes después de ocurrido un infarto del miocardio (5).
En relación con esta materia, consideraremos desde este momento en adelante solo las oclusiones arteriales agudas de origen embólico y preferentemente en relación con sus manifestaciones a nivel de las extremidades, dado que éstas constituyen un cuadro singular y dotado de características propias y definidas.
Los accidentes oclusivos viscerales y aquellos de naturaleza trombóticos, serán tratados en forma particular a propósito de cada uno de los temas que dicen relación con las diversas modalidades de la oclusión arterial crónica.
ORIGEN Y ETIOLOGÍA DE LAS EMBOLIAS
El origen de las oclusiones arteriales agudas de acuerdo a la fuente de embolización es principalmente cardíaco (75 % de los casos en general y 87 % en las embolias de la extremidad superior) (Figura 1), con frecuencia menor es extracardíaco (9,3 % de los casos en general y 13 % de las embolias de la extremidad superior), rara vez consecuencia de instrumentación endovascular (aproximadamente un 6,7 %) o se deben a otras causas aun mas infrecuentes (6-14).
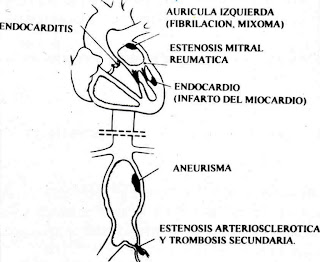 Figura 1. Oclusión arterial aguda. En Vascular Surgery, Moore, W. (Ed) Grune & Stratton Inc. Florida, 1983. Adaptada de Chin, A. (20).
Figura 1. Oclusión arterial aguda. En Vascular Surgery, Moore, W. (Ed) Grune & Stratton Inc. Florida, 1983. Adaptada de Chin, A. (20).Analizando en detalle las embolias más frecuentes y originadas en el corazón, cabe señalar que la inmensa mayoría de ellas (entre el 64 y el 80 %) se producen durante períodos de arritmias, especialmente episodios de fibrilación auricular tanto paroxística como permanente, o durante el flutter auricular.
Condicionan su ocurrencia diversas enfermedades cardíacas, principalmente la cardiopatía coronaria, el infarto del miocardio, la presencia de aneurismas ventriculares, las valvulopatías reumáticas (aunque hoy su incidencia esté en franca declinación), entre las cuales destacan la estenosis mitral (Figura 2, Figura 3), la presencia de prótesis valvulares, las endocarditis infecciosas, las miocardiopatías, la insuficiencia cardiaca, los procedimientos de cardioversión, alguna instrumentación intracardíaca, la presencia de tumores especialmente los mixomas (Figura 4), los traumatismos cardíacos (15), los cuerpos extraños intracardíacos como se ha descrito puede ocurrir con algunos proyectiles, y excepcionalmente la presencia de algunos defectos septales que hacen posible la ocurrencia de una embolia arterial que se ha llamado paradojal, y que se origina a partir de una trombosis venosa (16, 17).
 Figura 2. Trombos del interior de la aurícula izquierda removidos durante una reparación valvular mitral.
Figura 2. Trombos del interior de la aurícula izquierda removidos durante una reparación valvular mitral. Figura 3. Conjunto del material embólico recuperado de la bifurcación aórtica en una oclusión arterial aguda. Corresponden a la migración de un enorme trombo desde el interior de un aneurisma ventricular.
Figura 3. Conjunto del material embólico recuperado de la bifurcación aórtica en una oclusión arterial aguda. Corresponden a la migración de un enorme trombo desde el interior de un aneurisma ventricular. Figura 4. Aspecto histológico de un mixoma auricular izquierdo, rescatado desde el interior de la arteria femoral profunda derecha en un individuo de 24 años. Este había presentado previamente dos embolias cerebrales y una braquial cuyas causas no habían sido diagnosticadas correctamente. La biopsia permitió hacerlo adecuadamente.
Figura 4. Aspecto histológico de un mixoma auricular izquierdo, rescatado desde el interior de la arteria femoral profunda derecha en un individuo de 24 años. Este había presentado previamente dos embolias cerebrales y una braquial cuyas causas no habían sido diagnosticadas correctamente. La biopsia permitió hacerlo adecuadamente.La segunda gran fuente de embolias, aunque con una incidencia bastante inferior a las cardíacas son las arterias mismas. En efecto, numerosas afecciones de arterias de calibre grande o mediano, pueden a su vez constituirlas en fuentes de episodios embólicos. Entre éstas cabe destacar los aneurismas, cuyos trombos suelen migrar hacia la periferia enclavándose en el interior de aquéllas arterias cuyo calibre los detenga, produciendo una oclusión aguda (Figuras 5 a 8).
 Figura 5. Aneurisma aórtico sacciforme en un gran obeso que presentó una embolia femoral. Fue descubierto a través de la angiografía buscando la causa del accidente, ya que carecía de factores cardíacos predisponentes.
Figura 5. Aneurisma aórtico sacciforme en un gran obeso que presentó una embolia femoral. Fue descubierto a través de la angiografía buscando la causa del accidente, ya que carecía de factores cardíacos predisponentes. Figura 6. Vista operatoria de un aneurisma infrarrenal trombosado repleto de trombos disgregados y susceptibles de embolizar hacia distal.
Figura 6. Vista operatoria de un aneurisma infrarrenal trombosado repleto de trombos disgregados y susceptibles de embolizar hacia distal. Figura 7. Visión aislada del material trombótico removido del interior de un aneurisma arterial. Se aprecia la friabilidad del material fresco.
Figura 7. Visión aislada del material trombótico removido del interior de un aneurisma arterial. Se aprecia la friabilidad del material fresco. Figura 8. Aspecto del material trombótico antiguo y fresco en el interior de un seudoaneurisma femoral gigante. Puede advertirse la cuantía de éste en el momento que se le extrae desde la cavidad conectada con el lumen arterial. No es difícil imaginar la facilidad con que éste puede embolizar hacia distal.
Figura 8. Aspecto del material trombótico antiguo y fresco en el interior de un seudoaneurisma femoral gigante. Puede advertirse la cuantía de éste en el momento que se le extrae desde la cavidad conectada con el lumen arterial. No es difícil imaginar la facilidad con que éste puede embolizar hacia distal.También pueden causar embolias arteriales las placas de ateroma presentes dentro de los vasos proximales o distales cuando se complican.
Cuando la complicación consiste en una fragmentación de la placa con liberación de fragmentos pequeños de ateroma, ella se manifestará en la periferia como una ateroembolización y clínicamente bajo la forma de un síndrome del dedo azul, que pocas veces conducirá a la pérdida de la extremidad (18). Si por el contrario la embolización está constituida básicamente por trombos desprendidos de la pared arterial ulcerada, la embolia aguda será por lo general más importante y de una significación clínica mayor.
Otras causas arteriales que deben tenerse en cuenta son algunos traumatismos arteriales penetrantes o cerrados. Los primeros, por la acción directa del agente externo sobre las paredes arteriales y los segundos por la acción intermitente sobre ellas de elementos compresivos, como ocurre en las embolias originadas en las subclavias en algunos síndromes del opérculo torácico y en las axilares en quienes usan muletas.
Las restantes causas arteriales como son las disecciones aórticas complicadas, ciertas fracturas, las arteritis, las complicaciones del síndrome de atrapamiento de la poplítea, las complicaciones arteriales de las enfermedades neoplásicas, las poliglobulias y otras producen mas bien trombosis arteriales, y en forma excepcional embolia.
Entre aquellas embolias debidas a instrumentación cardiovascular, vale la pena recordar las embolias iatrogénicas por desprendimiento de placas de ateroma, las producidas por el aire y las debidas a la pérdida de balones, trozos de catéter o guías de alambre en el interior de las arterias.
Finalmente cabe señalar que existen algunos casos de embolias en los cuales el conocimiento actual resulta incapaz de identificar la causa precisa que la produjo. Se ha hablado entonces de embolias criptogenéticas, si bien día a día se avanza en la identificación de nuevos agentes que pudieran tener un rol protagónico en estos casos.
Es probable que por lo menos algunos de éstos episodios puedan ser explicados por trombosis producidas en el interior de los vasos en individuos portadores de anticuerpos antifosfolípidos e inhibidores del plasminógeno o con déficit de los diversos anticoagulantes naturales identificados hasta la fecha como la Antitrombina III, proteína S, proteína C o el plasminógeno, ya que en estas situaciones resulta particularmente difícil establecer si el cuadro que observamos es básicamente una trombosis o una embolia (19).
DISTRIBUCIÓN DE LAS EMBOLIAS
Una aceptable distribución general de las arterias donde se enclava la mayor parte de los émbolos se consigna en la Figura 9, en la cual destaca que la mayoría lo hace en las extremidades inferiores (20). Se estima que alrededor del 13 % de todas las embolias ocurren en el territorio cerebrovascular y cerca del 6,7 % en las arterias renales viscerales (21, 22).
Las embolias de la extremidad superior representan sólo el 8,5 al 18,3 % de todos los episodios embólicos del organismo (23-26).
 Figura 9. Oclusión arterial aguda. En Vascular Surgery, Moore, W. (Ed), Grune & Stratton Inc., Florida 1983. (Adaptada de Chin, A.) (20).
Figura 9. Oclusión arterial aguda. En Vascular Surgery, Moore, W. (Ed), Grune & Stratton Inc., Florida 1983. (Adaptada de Chin, A.) (20).Si analizamos ahora la incidencia de las embolias a lo largo de la extremidad superior, comprobaremos que cada una de sus arterias presenta una cifra que le es propia (27, 28) (Tabla I).

En relación con las embolias que afectan a las extremidades inferiores, debemos destacar que el 15,5 % de ellas se instalan a nivel de la bifurcación de la aorta (29-31). Estas, y la distribución a lo largo de la extremidad inferior propiamente tal (32, 33) aparece señaladas en la Tabla II.

MULTIPLICIDAD DE LAS EMBOLIAS
Un hecho bastante característico de la mayoría de las embolias arteriales agudas, y debido precisamente a su origen, es la posibilidad cierta de ocurrencia simultánea de dos o mas embolias a nivel de territorios diversos, producidas cada una de ellas por parte del material embólico disgregado parcialmente durante su trayecto por el interior del árbol arterial. Allí, producto del choque contra el ángulo agudo representado por el origen de las ramificaciones arteriales, el émbolo sufre algún grado de fragmentación que hace posible el fenómeno señalado.
La incidencia de embolia múltiple se ha estimado alcanza a un 11,6 % de los casos cuando se trata del primer accidente embólico, cifra que se eleva hasta llegar a 23,2 % en el caso de las recurrencias embólicas (34).
Así, no resulta infrecuente encontrar que a una embolia periférica cuyo tratamiento es por lo general relativamente simple se le asocia otra embolia que puede afectar una extremidad diferente, como en ocasiones comprometer el cerebro o las vísceras abdominales. En estos casos resulta fundamental advertir precozmente ésta asociación, puesto que no es infrecuente que sea la embolia agregada y no periférica la que decida el pronóstico alejado del paciente, al ser éstas rara vez susceptibles de tratamiento quirúrgico oportuno (Figura 10).
 Figura 10. Embolia arteria múltiple. En este caso se trató de una embolia braquial en una mujer joven, la que además presentaba dolor en la fosa ilíaca derecha. Un cintigrama permitió demostrar la presencia de una embolia visceral simultánea que comprometía su único riñón que le había sido trasplantado dos años antes en la fosa ilíaca derecha (flecha).
Figura 10. Embolia arteria múltiple. En este caso se trató de una embolia braquial en una mujer joven, la que además presentaba dolor en la fosa ilíaca derecha. Un cintigrama permitió demostrar la presencia de una embolia visceral simultánea que comprometía su único riñón que le había sido trasplantado dos años antes en la fosa ilíaca derecha (flecha).En efecto, los resultados de la embolectomía cerebral o visceral aislada han sido hasta el momento desalentadores. Solo se ha comunicado éxito en un tercio de los casos en los que se intenta, falleciendo la mitad de los pacientes durante el postoperatorio.
Cuando las embolias cerebrales o viscerales ocurren en forma simultánea con otra periférica, los resultados serán aun más ominosos. Mientras el 50 % de los pacientes con embolia simultánea de ambas extremidades inferiores sobrevive, prácticamente todos quienes presentan una embolia cerebral o visceral simultánea con otra periférica mueren.
Igual mal pronóstico tiene la multiplicidad, en los casos de embolias combinadas carotídeas y viscerales en ausencia de una embolia periférica. En estos casos, sobrevive el 30 % de quienes presentan una sola embolia y ninguno de aquellos con embolias asociadas.
RECURRENCIA EMBOLICA
Es otro de los problemas que debe ser planteado ante una oclusión arterial aguda embólica. Si bien la terapia quirúrgica podrá remover en forma razonable el bloqueo arterial agudo periférico, no protege en absoluto de la posibilidad de un nuevo episodio embólico originado a partir del mismo lugar del anterior. La recurrencia es susceptible de presentarse en cualquier momento después de la mayoría de estos accidentes, en los que rara vez desaparece en forma espontánea el factor que los originó.
Sólo cabe descartar la eventualidad de recurrencias en aquellas embolias producidas durante períodos de arritmias factibles de ser yugulados mediante drogas o cardioversión o cuando obedecen a causas que teóricamente pueden ser removidas, como ocurre en los aneurismas ventriculares o arteriales, valvulopatías, prótesis valvulares defectuosas o placas de ateroma complicadas.
Pero por lo general las causas de los accidente embólico no son modificables, y en esta situación las posibilidades de recurrencias embólicas serán elevadas. La recurrencia puede ocurrir precozmente, como suele acontecer cuando persiste parte del trombo original sin migrar, situación comprobable por lo menos dentro del corazón mediante ecocardiogramas bidimensionales, o bien producirse en forma muy alejada por la formación de nuevos trombos sobre la misma superficie alterada subyacente.
Siempre que sea imposible anular o remover adecuadamente la fuente embólica, los pacientes que hayan presentado alguna embolia arterial aguda deberán ser mantenidos bajo anticoagulación oral a permanencia a menos que exista alguna contraindicación formal para ello, único tratamiento que se ha demostrado eficaz para reducir la incidencia de recurrencias embólicas, a menos de la mitad, durante períodos de seguimiento de hasta 20 años después de ocurrido el accidente embólico.
PATOGENIA
La detención súbita del émbolo se produce por lo general a nivel de la bifurcación de una arteria y produce una reducción inmediata del flujo, desencadenándose de inmediato una trombosis secundaria que termina por ocluir totalmente la o las arterias afectadas.
Prontamente se desencadena una cadena de fenómenos inflamatorios a ese nivel, los que se inician con edema subintimal, destrucción progresiva de la lámina elástica arterial, atrapamiento de eritrocitos en los capilares adyacentes y depósito de fibrina que produce trombosis y oclusión de los vasa vasorum (35, 36). Tardíamente aparecerá edema de la capa media y focos de hemorragia y, en la medida que la isquemia progresa, edema de los tejidos vecinos.
Cuando el fenómeno continúa, la falta de flujo en el vaso inicia una trombosis hacia distal cuya extensión puede ser variable, pero capaz en todo caso de acentuar los fenómenos isquémicos previos. Este es uno de los hechos esenciales de la oclusión arterial aguda que debe ser tenido en cuenta al momento de planificar su terapia. Cuando la oclusión arterial no se trata precozmente se agrega una trombosis venosa, debida a la reducción del flujo de retorno de la extremidad y que a su vez agravará la evolución de la enfermedad.
Diversos estudios experimentales realizados aplicando torniquetes a las extremidades con el fin de evaluar su respuesta a la isquemia, han permitido precisar otros hechos esenciales que definen su comportamiento frente a ésta.
Así, se ha demostrado que el pH venoso de la extremidad isquémica se reduce desde 7,4 en forma lineal, hasta alcanzar un valor cercano al pH intracelular de 6,9 en un lapso de dos horas. También se comprueba que el músculo estriado, luego de igual período de isquemia, muestra evidencias de daño celular exhibiendo una disminución de miosina, de proteína soluble en agua y de nitrógeno no proteico, cambios que ya comienzan a hacerse irreversibles luego de las 4-6 horas de una isquemia mantenida. Experimentalmente se encuentra además que, luego de 8 horas de oclusión total, las arteriolas musculares se encontrarán extensamente trombosadas, apareciendo importante edema perivascular.
En condiciones normales la respiración tisular es la principal responsable del volumen celular, así como del transporte de sodio y potasio a través de las membranas celulares. La hipoxia es capaz de incrementar el contenido de agua celular, y este edema induce una reducción de la perfusión local prolongando la duración de la isquemia. El importante edema que sigue a los procesos de revascularización puede también inducir hipovolemia, que agrava la isquemia y reduce la eliminación de substancias tóxicas locales.
La revascularización produce también importantes repercusiones sistémicas, ya que ocurrida ésta diversos metabolitos tales como ácido láctico deshidrogenasa, creatinfosfokinasa, transaminasa glutamicoxaloacética, mioglobina, potasio y otros productos de la rabdomiolisis se eliminarán a través del sistema venoso, en el cuál además suelen formarse trombos durante el período de oclusión arterial, los que potencialmente pueden ser lanzados en ese momento a la circulación general. El resto de las alteraciones metabólicas desencadenadas por la oclusión arterial aguda son analizadas en forma exhaustiva en el capítulo referente a los síndromes compartamentales.
Resulta si de la mayor importancia, analizar algunos hechos que dicen relación con la repercusión que puede tener una embolia sobre el individuo que la sufre. Al respecto, la intensidad con la cuál se manifieste clínicamente el accidente dependerá básicamente de los siguientes factores:
- La exacta localización en que el émbolo se enclave.
- La extensión que alcance el proceso oclusivo, su propagación distal y el trombo proximal.
- El estado y grado de desarrollo de la circulación colateral.
- La naturaleza del émbolo.
Al respecto es interesante señalar que émbolos alojados en arterias pares de las extremidades producen evidentemente menor repercusión que cuando ocluyen vasos únicos, y que mientras mas proximal sea una oclusión mayor suele ser su repercusión.
Por otra parte, mientras mas se propague el trombo secundario distal más colaterales se verán involucradas en el proceso oclusivo. De allí, surge la necesidad imperiosa de impedir la propagación iniciando un tratamiento anticoagulante de inmediato en cada oportunidad en que se formule el diagnóstico de oclusión arterial aguda.
La red de circulación colateral en condiciones de normalidad resulta insuficiente para satisfacer los requerimientos circulatorios tisulares de una extremidad. Sin embargo, en condiciones de enfermedad oclusiva arterioesclerótica previa ella estará hipertrofiada, y puede ser perfectamente capaz de suplir las necesidades metabólicas, en forma tal que una oclusión aguda sobre agregada podrá tener una repercusión incluso mínima. Este hecho resulta especialmente valedero en el caso de las extremidades inferiores, no así en las superiores donde la incidencia de ateroesclerosis oclusiva es por lo general mínima.
La naturaleza de los émbolos mismos juega también un rol particular en ciertas oclusiones arteriales, las que si bien no serán tratadas en detalle aquí sino en el capítulo sobre afecciones arteriales inflamatorias, es necesario recordar. Se trata específicamente del papel de émbolos que pueden desempeñar algunas sustancias químicas una vez introducidas intencionalmente, o en forma accidental, en el torrente circulatorio.
Así ocurre con la administración intraarterial de cristales de diversas drogas diseñadas para uso endovenoso, intramuscular u oral, caso en el cuál se añade el efecto deletéreo de los vehículos o solventes inadecuados que contienen. Estos producen un cuadro violentísimo de oclusión arterial aguda, en parte debido a la acción química de la sustancia administrada y en parte por su eventual rol oclusivo mecánico difuso y múltiple.
MANIFESTACIONES CLÍNICAS
La intensidad de los síntomas por lo antes señalado dependerá básicamente del estado previo del árbol arterial, de la localización del émbolo, de la extensión de éste y de las características del émbolo mismo. Por lo general serán más severos en los individuos jóvenes con arterias sanas y compromiso proximal.
Por las características de la circulación colateral, que anatómicamente presenta una distribución descendente hacia distal, los síntomas clínicos en la embolia de las extremidades se harán evidentes siempre a un nivel ubicado bastante por debajo de aquél en el cuál se ha producido realmente la oclusión arterial, hecho que puede inducir a engaño al observador no experimentado (Figura 11).
 Figura 11. Determinación del nivel de la oclusión arterial aguda en base al nivel en el cual se hacen presentes sus manifestaciones clínicas.
Figura 11. Determinación del nivel de la oclusión arterial aguda en base al nivel en el cual se hacen presentes sus manifestaciones clínicas.Los síntomas capitales de la oclusión arterial aguda son:
- Dolor.
Es uno de los síntomas característicos de la oclusión arterial aguda. Está presente casi siempre en las embolias de las extremidades a las que afecta en toda su extensión y especialmente en sus segmentos distales. Su extensión proximal, por las razones antes señaladas, será en cada caso bastante por debajo del nivel de enclavamiento del émbolo.
Se trata de un dolor extremadamente intenso, continuo, acompañado de parestesias y no alivia con los cambios de posición de la extremidad ni los analgésicos comunes. En las embolias viscerales este síntoma no resulta tan característico y sus características podrán variar de acuerdo al órgano comprometido. En estos casos el dolor puede pasar inadvertido e incluso confundirse con otras afecciones.
- Palidez de la extremidad.
Es el resultado de la reducción del flujo arterial en ella. Se inicia precozmente y se mantiene durante períodos variables hasta ser reemplazada en forma tardía por una coloración moteada precursora de la necrosis.
Coincide con la comprobación en el examen físico, de la ausencia de pulsos periféricos en el territorio comprometido. Debe recordarse que en los primeros momentos después de ocurrir una oclusión arterial aguda, los pulsos proximales a la oclusión suelen encontrarse aumentados de amplitud, pudiendo luego desaparecer con el transcurso de las horas cuando la trombosis se extiende hacia proximal.
Cada vez que existe una oclusión arterial crónica previa resulta difícil apreciar clínicamente éstos hechos, ya que el flujo hacia distal se hace en ellos sólo a través de circulación colateral, sin que se puedan apreciar pulsos sobre las arterias principales. Cuando se duda si un accidente agudo es o no embólico, o ante la sospecha que exista enfermedad arterial crónica previa, el examen de los pulsos de la extremidad contralateral puede ayudar a aclarar esta disyuntiva.
- Enfriamiento de la extremidad.
Traduce la reducción del flujo arterial en el miembro afectado. Este síntoma es relatado inicialmente por el paciente y percibido en forma más tardía por el observador.
- Parálisis de la extremidad y rigidez muscular.
Son síntomas tardíos y ominosos, ya que señalan el comienzo de la gangrena. Los tejidos más sensibles a la isquemia son los nervios periféricos seguidos de los músculos, mientras que la piel y el celular son capaces de sobrevivir por mayor tiempo en condiciones de hipoxia.
La primera manifestación neurológica frente a la isquemia es la pérdida de la percepción de la sensibilidad superficial mediada por las fibras sensitivas.
Después se comprometerán las fibras aferentes sensitivas, mayores responsables de la conducción de los estímulos de presión, dolor y temperatura, y en forma mas tardía la aparición de anestesia y parálisis indican isquemia severa y el comienzo de la necrosis tisular (37), que alcanzará su expresión máxima con la instalación de una gangrena, que inicialmente será seca pero que podrá infectarse tan pronto comiencen a aparecer efracciones en la piel.
- Otras manifestaciones.
En este rubro cabe considerar los diversos síntomas susceptibles de aparecer en aquellas embolias con compromiso visceral. Incluyen los trastornos de conciencia mayores o menores propios de la afectación cerebral, los trastornos del equilibrio, cefalea, visión borrosa o diplopias, cuadros vertiginosos y disartrias propios de las embolias del cerebelo, el dolor abdominal cataclítico en presencia de un abdomen "inocente" característico de la isquemia mesentérica, y el dolor continuo de los flancos en las embolias renales y del bazo entre otras.
DIAGNÓSTICO
El diagnóstico de oclusión arterial aguda debe ser realizado con rapidez y puede ser formulado casi siempre sobre bases puramente clínicas basándose en la historia, que resulta característica, y en los hallazgos del examen físico.
Cada vez que se compruebe una extremidad isquémica, deberá evaluarse cuidadosamente la existencia de una fuente embólica que confirme clínicamente el hallazgo y explique su causa. Aquí cobra máxima importancia la investigación de las diversas enfermedades cardíacas que predisponen a una embolia.
Si el origen cardíaco del accidente no resulta claro, debe orientarse la investigación hacia un posible origen arterial, descartando básicamente la presencia de algún aneurisma los que suelen ser fáciles de descartar en forma sencilla, y a continuación la posibilidad de alguna placa arterial complicada, cuyo descarte puede resultar mas laborioso.
Además ante cada embolia periférica deberá investigarse cuidadosamente una eventual multiplicidad embólica, en especial dirigida a descartar eventuales embolizaciones viscerales que empeoran definitivamente el pronóstico.
Por lo general la ayuda de exámenes complementarios no es necesaria para diagnosticar una oclusión arterial aguda y su ejecución suele significar una pérdida de tiempo que resulta valioso si se desea recuperar la extremidad. Sólo se justifica realizarlos si su ejecución no representa una pérdida de tiempo significativa, ya que el diagnóstico diferencial de la embolia aguda rara vez se presta a confusiones. Muy ocasionalmente puede ser confundida con una trombosis venosa masiva y, excepcionalmente, con algún estado de débito bajo prolongado.
El estudio con doppler y la determinación de presiones segmentarias pueden ser ocasionalmente útiles, pero en los casos en que existen sospechas de compromiso visceral o cerebral, o ante la duda si el proceso que se investiga es agudo o crónico, y especialmente cuando se sospecha se trata de una trombosis resulta de gran utilidad la arteriografía para aclarar el diagnóstico.
Esta revelará con exactitud el nivel de la obstrucción, el estado de los vasos colaterales y en ocasiones el estado de los vasos distales, aunque pocas veces permitirá apreciar la extensión distal del trombo. La imagen angiográfica característica de una oclusión arterial aguda es una detención del medio de contraste total y brusca, con una imagen de menisco de convexidad proximal y dilatación de algunas colaterales adyacentes, las que se extienden distalmente sobrepasando la obstrucción (Figuras 12 a 15).
 Figura 12. Aspecto angiográfico característico de una embolia aguda. Se trata de una embolia de la arteria femoral común derecha producida por el enclavamiento de una placa ateromatosa desprendida de la aorta.
Figura 12. Aspecto angiográfico característico de una embolia aguda. Se trata de una embolia de la arteria femoral común derecha producida por el enclavamiento de una placa ateromatosa desprendida de la aorta. Figura 13. Angiografía en una embolia arterial múltiple, ilíaca derecha y femoral izquierda, en un portador de arritmia por FA.
Figura 13. Angiografía en una embolia arterial múltiple, ilíaca derecha y femoral izquierda, en un portador de arritmia por FA. Figura 14. Otra embolia aguda femoral, mostrando la imagen característica de este accidente.
Figura 14. Otra embolia aguda femoral, mostrando la imagen característica de este accidente. Figura 15. Angiografía selectiva en una embolia arterial aguda de la mesentérica superior.
Figura 15. Angiografía selectiva en una embolia arterial aguda de la mesentérica superior.Confirmada una oclusión arterial sólo cabe tratarla de inmediato, postergando el tratamiento que pueda requerir la fuente embolígena hasta después de solucionado el accidente embólico que constituye una de las mas graves emergencias quirúrgicas vasculares en la actualidad.
TRATAMIENTO
El tratamiento de toda embolia arterial aguda se inicia con la inmediata heparinización del paciente (5.000ui), medida dirigida a impedir la progresión del trombo distal originada por la presencia del émbolo.
Esta medida debe implantarse tan pronto se formule el diagnóstico, e incluso en los casos en que este se sospeche. No hacerlo trae aparejadas las peores consecuencias, pues mientras mayor tiempo transcurra menores serán las posibilidades de recuperar la extremidad. Esta terapia anticoagulante aislada, sólo podrá ser sostenida como medida terapéutica en los casos de embolias cerebrales en coma profundo o en casos de embolias viscerales múltiples confirmadas.
Todas las embolias periféricas deberán ser sometidas con carácter de urgencia a la remoción quirúrgica del émbolo mientras no exista una contraindicación formal para ello, medida que si realizada en las primeras horas de iniciado el cuadro permite revertir la isquemia y recuperar la extremidad afectada en la inmensa mayoría de los casos (38, 39).
El paciente debe ser preparado para la intervención que se realiza por lo general con anestesia local, de acuerdo al compromiso sistémico derivado de la isquemia que presente. Es importante asegurar un buen flujo urinario administrando generosamente volumen y manitol, corregir el balance ácido básico agregando bicarbonato con el objeto mantener la orina alcalina, y corregir los electrolitos en los casos de isquemias graves o prolongadas para prevenir complicaciones que conspiren contra el éxito del procedimiento.
ASPECTOS TÉCNICOS DE LA EMBOLECTOMÍA
Los catéteres de embolectomía arterial de Fogarty son sondas de pequeño calibre provistas de una guía metálica en su interior, que facilita la introducción de la sonda a través de los émbolos y hace posible, mediante su curvatura previa, dirigir en cierto sentido el extremo de la sonda. El catéter tiene su lumen central conectado con un pequeño balón de látex desinflado que se va instalado casi en el extremo de este y que permite expandirlo llenándolo con una cantidad precisa de suero que varía según el calibre del catéter, mediante una jeringa provista de luer lock.
Existe un surtido de catéteres de diámetros progresivamente crecientes, desde el Nº 2F usado junto al Nº 3F para explorar arterias pequeñas, hasta el Nº 6F adecuado para arterias mayores, como las ilíacas o la aorta.
La vía de acceso habitual en las embolias de la extremidad superior es la arteria humeral, inmediatamente por encima de la bifurcación, y tanto para explorar las arterias de la extremidad inferior, como las ilíacas y la aorta, la arteria femoral común, por encima del nacimiento de la femoral profunda.
Ante el fracaso del acceso femoral para una exploración poplítea podrá recurrirse a un abordaje directo de la poplítea distal, que permite la exploración de todas sus ramas y, ante el fracaso de una exploración bifemoral en las embolías aortoilíacas deberá agregarse sin vacilar una exploración transperitoneal de la aorta por sobre la bifurcación para la cual resulta indispensable realizar una laparotomía bajo anestesia general o regional.
La misma vía deberá emplearse cuando se sospeche compromiso visceral y no se disponga de arteriografía, puesto que es la única forma práctica aparte de ésta, que permite descartarlos en forma inmediata y por completo en los casos dudosos.
En cada caso se suele proceder con anestesia local, disecando cuidadosamente y exponiendo los vasos que interesa controlar y sus ramas distales, las que se suelen controlar con cintillas de goma o algodón. Las embolectomías realizadas en otras arterias del organismo se rigen usualmente por los mismos principios, por lo cual no los detallaremos mayormente.
Bajo heparinización y luego de ocluidas con pinzas vasculares la arteria aferente y la o las eferentes, así como mediante ligaduras transitorias las afluentes que pudieran existir, se realiza una arteriotomía transversa en la cara expuesta de la arteria principal. Ya en ese momento suelen encontrarse trombos en su interior si el proceso se ha extendido hasta ese nivel.
Luego se realiza primeramente la limpieza distal, introduciendo el catéter seleccionado con el balón desinflado y la guía en su interior. Mediante suaves maniobras se dirige por el interior del vaso hasta sobrepasar el émbolo o trombo distal, momento que suele ser percibido por el operador. Luego de retirada la guía se infla el balón exactamente con el volumen de suero que corresponde de acuerdo a su tamaño y se exterioriza lentamente la sonda, traccionándola suavemente con una mano mientras la otra controla el volumen del balón manipulando el émbolo de la jeringa. Al menor obstáculo debe desinflarse parcialmente el balón, y recién entonces continuar con las maniobras de tracción. El objetivo de la embolectomía estará recién cumplido en el momento que se logre remover el émbolo, el trombo agudo formado por encima de éste, y el trombo propagado distal (Figura 16).
 Figura 16. Visión de una embolectomía durante su ejecución en la arteria femoral. Se advierte la arteria femoral común abierta en sentido longitudinal y, en su interior, el catéter de Fogarty que está extrayendo el trombo distal. El émbolo principal ya fue extraído y se encuentra sobre el paño vecino.
Figura 16. Visión de una embolectomía durante su ejecución en la arteria femoral. Se advierte la arteria femoral común abierta en sentido longitudinal y, en su interior, el catéter de Fogarty que está extrayendo el trombo distal. El émbolo principal ya fue extraído y se encuentra sobre el paño vecino.Aunque el procedimiento resulte exitoso, debe ser repetido varias veces tratando de dirigir el catéter hacia cada una de las ramas distales de la arteria explorada, hasta asegurarse que no queden en ellas restos susceptibles de ser extraídos.
El material recuperado, aparte de ser enviado a anatomía patológica (lo que permite entre otras cosas demostrar un mixoma), debe ser examinado por el operador ya que un coágulo que se adelgaza progresivamente hacia su extremo indica que se ha extraído todo el trombo incluyendo su porción distal, mientras que un trombo cortado abruptamente sugiere que su porción distal aun permanece en el interior de la arteria. Después se lava hacia distal con suero heparinizado y se reinstala la pinza vascular.
El procedimiento se repite ahora en la arteria proximal empleando la misma técnica. En éste caso suele sobrepasarse el émbolo con el catéter, y al removerlo se produce un violento chorro de sangre pulsátil indicando que la arteria se encuentra totalmente repermeabilizada. Sin embargo también conviene repetir por lo menos una vez mas el procedimiento, ya que no es infrecuente recobrar trozos adicionales del émbolo que de lo contrario hubieran quedado olvidados en la arteria proximal. Luego de controlar el vaso proximal con pinzas vasculares se procede a realizar la reparación de la arteria con Prolene continuo 5/0 ó 6/0, evacuando los detritus en la forma habitual antes de completar la sutura.
En aquellos casos en que el avance de la sonda, o la exploración de las diversas ramas distales resulte difícil, son maniobras útiles palpar el avance del catéter explorando el trayecto de las arterias, flectar la articulación mayor vecina (rodilla o codo), o realizar la extensión dorsal del pie o la mano, como también curvar el extremo de la guía de la sonda de Fogarty para modificar su orientación, rotar el catéter en uno u otro sentido, o agregar un segundo catéter de menor diámetro que se avanza hasta el nivel en que el primero se había detenido.
Jamás debe forzarse una sonda de Fogarty o sobre expandirse un balón, ya que ello sólo expone a complicaciones como la perforación de la pared arterial o la rotura del balón, que puede conducir a la pérdida de parte o la totalidad de éste dentro de la arteria.
Si durante la extracción de la sonda el balón se enclava en una placa de ateroma, hecho de frecuente ocurrencia en portadores de estenosis arterioescleróticas, debe recordarse que el propósito de la intervención es restituir la circulación a su estado previo y no corregir totalmente en ese momento la red arterial de la extremidad. Entonces debe desinflarse el balón antes de intentar nuevamente su retiro, ya que en caso contrario puede quedar una oclusión arterial por desprendimiento parcial de una placa.
En aquellas embolectomías realizadas después de muchas horas de ocurrido el accidente, con evidencias de trombosis venosa agregada, conjuntamente con la embolectomía arterial debe realizarse una trombectomía venosa. Esta debe preceder a la embolectomía arterial, y una vez realizada conviene dejar inicialmente abierta la flebotomía, realizando la fleborrafia después que se ha permeabilizado la arteria, para permitir la remoción de todos los trombos venosos que sea posible.
TRATAMIENTO POSTERIOR A UNA EMBOLECTOMÍA
Una vez restablecida la circulación local, debe enfatizarse la necesidad de mantener las medidas destinadas a estabilizar el resto del paciente, tanto en relación con su volumen como diuresis, electrolitos y balance ácido básico.
La anticoagulación debe ser mantenida en los embolectomizados en forma prolongada. No es nuestra costumbre neutralizar la heparina al término de la cirugía en estos pacientes aun a riesgo de tener un hematoma de la herida operatoria, ya que el mayor peligro en ellos deriva de la presencia de trombos, y ni siquiera la mejor embolectomía es capaz de remover en su totalidad los coágulos que se hayan formado en los vasos pequeños de la extremidad.
Por esta razón mantenemos la heparina, preferentemente en infusión continua y en caso contrario administrándola fraccionadamente cada cuatro horas durante por lo menos cuatro días. Al día siguiente de la intervención se inicia el anticoagulante oral, en forma tal que el tiempo de protrombina alcance cifras útiles al cuarto día. En ese momento podrá descontinuarse ya la heparina manteniéndose la terapia oral.
La duración que debe tener el tratamiento anticoagulante después de realizada una embolectomía dependerá básicamente de la causa que la produjo en cada caso en particular. En aquellos casos en que la causa ha desaparecido, como ocurre en la práctica en una minoría de los casos, el tratamiento podrá suspenderse luego de algunas semanas, después de comprobar que no quedan indicios del trombo original, del émbolo o sus secuelas.
Si los exámenes demuestran la persistencia de parte del trombo que originó la embolia, el tratamiento deberá ser mantenido durante algunos meses, verificando periódicamente la persistencia de esta peligrosa condición. Solo podrá suspenderse definitivamente después de comprobar la desaparición del trombo.
Cuando existe la posibilidad de remover el factor condicionante de la embolia, debe mantenerse invariablemente el tratamiento anticoagulante hasta algunos meses después de haber suprimido dicho factor. Así se aconseja en el caso de los tratamiento de algunas arritmias, reparación de aneurismas, reemplazos de prótesis valvulares, etc.
Si el factor condicionante no puede ser removido, como suele acontecer en los casos de arritmia completa por FA, el tratamiento anticoagulante deberá ser indicado en forma permanente (40, 41), ya que es la única forma práctica de reducir significativamente la incidencia de recurrencias precoces y alejadas de una embolia. A la hora de sopesar la relación riesgo/beneficio, éste último a cualquier edad y ante cualquier condición es casi invariablemente mayor que el peligro de una recurrencia. Cuando éstas se presentan podrán afectar la misma u otra arteria de la extremidad, otra extremidad, alguna arteria visceral o cerebral, o podrá tratarse de una embolia múltiple con impredecibles resultados.
ALGUNAS SITUACIONES ESPECIALES Y CONDUCTA
ANTE LA EMBOLECTOMÍA FRACASADA
En ocasiones la embolectomía no puede ser realizada a satisfacción pese a los intentos que se hagan por completarla, situación factible de ocurrir debido a diversas causas. Brevemente analizaremos algunas situaciones de este tipo, y revisaremos algunos procedimientos alternativos que pueden contribuir a completar exitosamente una embolectomía inicialmente fracasada.
Una de las mejores indicaciones de la arteriografía en la oclusión arterial aguda, es ante el fracaso de una embolectomía para repermeabilizar el vaso comprometido. Su ejecución intraoperatoria permite en muchos casos establecer la causa del fracaso, y facilita adoptar las medidas pertinentes para corregirla.
En la extremidad superior, una oclusión embólica a nivel de la subclavia puede ser manejada mejor, en algunas ocasiones a través del acceso directo de este vaso por vía supra o infraclavicular que lo que permite el acceso humeral. La vía supraclavicular permite realizar adicionalmente una oclusión momentánea de la vertebral durante la remoción del trombo, evitando una embolia de ésta arteria.
En la rara embolia del tronco braquiocefálico existe el riesgo que al removerla se produzca una embolia secundaria de la carótida, situación que nos ha correspondido observar y que transforma la intervención quirúrgica en un desastre.
Una forma de prevenir su ocurrencia es realizando la embolectomía a cielo abierto, a través de una esternotomía medioesternal alta. Pero como ello requiere de anestesia general, una buena forma de salvar la situación es agregar una pequeña cervicotomía en la base del cuello que permitirá apreciar visualmente el grado de compromiso de la carótida, controlarla y ocluirla durante la embolectomía del tronco braquocefálico, la que es realizada en la forma usual con el catéter de Fogarty introducido a través de la arteria braquial.
Finalizada la embolectomía se insinúa un catéter 6F hasta el cayado aórtico, se infla y tracciona firmemente para ocluir el origen del tronco braquiocefálico y, manteniéndolo ocluido, se retira momentáneamente el clamp carotídeo en la base del cuello hasta advertir el reflujo proveniente de éste vaso, el que suele ser importante y arrastrar parte del émbolo. Si así ocurre, se reinstala por unos momentos el clamp carotídeo y se aspira reiteradamente el interior de la subclavia con un catéter de Fogarty seccionado, o con sonda fina introducida a través de la arteriotomía, mientras se remueve el balón de la aorta permitiendo evacuar los trombos remanentes.
Si el flujo de retorno de la carótida no es el adecuado, puede completarse la embolectomía del tronco braquiocefálico intentando una segunda exploración de el a través de la carótida, mediante un clampeo por exclusión parcial.
En la embolia de la femoral común puede ocurrir que se compruebe la existencia de una oclusión infranqueable en el origen de la arteria femoral superficial, producto de arterioesclerosis previa. En estos casos no se debe intentar una endarterectomía en ella, puesto que se trata de una condición preexistente, debiendo centrarse los esfuerzos en obtener una impecable remoción de trombos de la femoral profunda, la que finalmente debe permitir el avance de un catéter de Fogarty F4 o de una oliva dilatadora Nº 5 en una extensión de por lo menos 15 cm para, empíricamente, garantizar una adecuada perfusión posterior del miembro inferior.
Tampoco se debe intentar reparar integralmente una femoral común que presente algún grado de ateromatosis, sino los esfuerzos durante la embolectomía deben limitarse a devolver la arteria a su estado previo a la embolia, dejando para un segundo tiempo eventuales reparaciones adicionales.
Tal como afirma Short (42) es sorprendente que la embolectomía transfemoral no falle más frecuentemente.
Aparte de que las descripciones clásicas de la anatomía de la poplítea guardan poca relación con los hallazgos ateromatosos y aneurismáticos en la práctica quirúrgica, como lo señaló Morris (43), la continuación natural de la poplítea cuando se introduce un catéter a través de la femoral es la peronea en el 89 % de los casos, según demuestran experiencias realizadas en cadáveres. En ellas se demostró además que el catéter avanzó a la tibial posterior en menos oportunidades, y mucho menos aun a la tibial anterior. De lo anterior se puede deducir que el éxito de las embolectomías en la extremidad inferior se debe a que muchas embolias se producen a nivel de la poplítea sin comprometer sus ramificaciones, o bien que la peronea es capaz de proporcionar suficiente circulación como para mantener la viabilidad del pie en muchas oportunidades.
También esta experiencia apoya a quienes como Gupta (44), preconizan el abordaje directo de la poplítea ante el fracaso de la vía femoral, ya que permite orientar digitalmente el catéter hacia el origen de cada una de las arterias de la trifurcación.
La exploración retrógrada de las arterias de la pierna con una sonda F3, abordando individualmente cada tibial por encima del tobillo ha sido recomendada por algunos (45) ante el fracaso de la embolectomía femoral, o para tratar embolias infrapoplíteas. Si bien se trata de una técnica poco difundida sus resultados alejados parecen interesantes, y puede ser de utilidad recordarla en ciertos casos.
Otra alternativa digna de tenerse presente por su utilidad, al menos teórica es la trombolisis, especialmente en su modalidad de empleo intraarterial, cuya finalidad sería obtener la destrucción lítica del bloqueo arterial. Al respecto, hay que recordar algunas características de este tipo de terapia en relación con su aplicación en éste campo.
Resulta innegable la eficacia de los diversos agentes trombolíticos para obtener la lisis de émbolos y trombos arteriales especialmente frescos, ubicados a diferentes niveles. Sin embargo su relativa incapacidad para lisar émbolos antiguos, las dudas que existen acerca de su real eficacia para permeabilizar las arteriolas pequeñas, y la coexistencia de enfermedad arterial crónica especialmente aquélla tratada previamente con cirugía protésica, hacen particularmente difícil analizar los resultados que se asegura obtener con este procedimiento, los que rara vez se refieren a embolias arteriales agudas puras.
Al mismo tiempo, la trombolisis representa un riesgo de complicaciones especialmente hemorrágicas que debe ser tenido en cuenta, no carece de mortalidad y no siempre evita una angioplastia u operación subsecuente. Además para realizar el procedimiento intralesional deberá contarse con una cateterización arterial, la que en algunos casos, como ocurre en la extremidad superior, no siempre resulta sencilla de obtener (46-48) y sus resultados, cuando se ha empleado como coadyuvante para complementar una embolectomía poco satisfactoria, solo en algunas comunicaciones se presentan como alentadores.
Sintetizando, parece que hasta el momento la trombolisis no ha logrado el grado de madurez necesario como para desplazar a la cirugía en su rol fundamental para el tratamiento de las embolias agudas, y parece constituir mas bien un procedimiento alternativo o complementario de ella en casos calificados.
Algunas experiencias respecto a los resultados de la trombolisis aplicada a isquemias agudas de las extremidades (no todas claramente embólicas), se pueden sintetizar en lo siguiente: Incidencia de lisis del coágulo 67 %, salvamento de la extremidad 82 %, sangrados de importancia 12,2 %, mortalidad 4,6 %, necesidad de operación posterior 32 % y de angioplastias, 50 % (49-51).
EMBOLECTOMÍAS TARDÍAS
Resulta claro que la posibilidad de restituir a la normalidad el flujo de una extremidad es cercana al 100 % cuando la embolectomía se realiza en las primeras seis horas de ocurrido el accidente, y que el éxito del procedimiento desciende hasta cerca del 10 % después de transcurridas las primeras 24 horas. Sin embargo existen algunos casos de embolias agudas en los que la extremidad afectada no progresa hacia la gangrena, aun cuando casi siempre se instala en ella una isquemia extremadamente crítica.
Estos casos, que ocasionalmente vemos, por diversa razones no fueron operados en el momento que correspondía y casi siempre se encontrarán bajo algún tratamiento anticoagulante, y catalogados erróneamente como oclusiones arteriales crónicas.
Al realizar la arteriografía, se encontrará la imagen típica de una embolia, la que suele presentarse en la femoral común y en la que, por razones no del todo claras, el trombo distal no se ha extendido en demasía. También se encuentra en algunos de éstos casos una embolia iliofemoral relativamente localizada, en presencia de buena circulación colateral.
Estas embolias también podrán ser sometidas a los beneficios de una embolectomía tardía (52, 53) que suele restituir adecuadamente la circulación y mantener una permeabilidad alejada muy elevada, si bien la recuperación completa de la extremidad será lenta por el grado de avance de las secuelas isquémicas (Figuras 17, 18 y 19).
 Figura 17. Embolectomía tardía. Se muestra la pierna en un caso operado transcurrida una semana de la embolia femoral. Se advierte la presencia de múltiples lesiones isquémicas y necróticas difusas aunque relativamente superficiales. Hubo recuperación completa de la extremidad después de la embolectomía.
Figura 17. Embolectomía tardía. Se muestra la pierna en un caso operado transcurrida una semana de la embolia femoral. Se advierte la presencia de múltiples lesiones isquémicas y necróticas difusas aunque relativamente superficiales. Hubo recuperación completa de la extremidad después de la embolectomía. Figura 18. Aspecto de la arteria femoral común del caso anterior, durante la intervención quirúrgica. La arteria aparece repleta de un émbolo relativamente organizado que incita a realizar una endarterectomía. Sin embargo, pudo restablecerse la circulación con una simple embolectomía, seguida de anticoagulación prolongada por varios meses.
Figura 18. Aspecto de la arteria femoral común del caso anterior, durante la intervención quirúrgica. La arteria aparece repleta de un émbolo relativamente organizado que incita a realizar una endarterectomía. Sin embargo, pudo restablecerse la circulación con una simple embolectomía, seguida de anticoagulación prolongada por varios meses. Figura 19. Aspecto de otro paciente sometido a una embolectomía tardía, dos semanas después de la embolia. Había permanecido si anticoagulado durante todo ese período. Presentaba una embolia tanto de la femoral superficial como de la profunda, y luego de una embolectomía exitosa se recuperó completamente. La fotografía fue obtenida una semana después de ser operado. En la región inguinal se advierte la herida operatoria.
Figura 19. Aspecto de otro paciente sometido a una embolectomía tardía, dos semanas después de la embolia. Había permanecido si anticoagulado durante todo ese período. Presentaba una embolia tanto de la femoral superficial como de la profunda, y luego de una embolectomía exitosa se recuperó completamente. La fotografía fue obtenida una semana después de ser operado. En la región inguinal se advierte la herida operatoria.Al respecto podrá hablarse de tardías cuando una embolectomía se realiza después de las 24 horas y hasta dos o tres semanas después de ocurrida la embolia, y en algunos de éstos casos, especialmente cuando se encuentran bajo terapia anticoagulante, el émbolo podrá ser removido fácilmente con un catéter de Fogarty sin necesidad de agregar una endarterectomía.
RESULTADOS DE LA EMBOLECTOMÍA
El resultado de la embolectomía periférica realizada en las primeras 6 a 12 horas de ocurrido el accidente embólico agudo es excelente en términos de recuperación de la extremidad afectada, y decrece levemente hasta las 24 horas. En globo puede señalarse una tasa de salvataje del miembro en éstos casos de alrededor de 92 % (54, 55).
Los resultados en términos de sobrevida sin embargo, presentan una mortalidad en los accidentes embólicos cercana al 10,2 % en diferentes series comunicadas. Ella no es atribuible al episodio embólico periférico mismo, sino es debida a su multiplicidad, recurrencia, compromiso cerebral y visceral y, en forma muy especial, a las diversas causas cardiovasculares que casi siempre están presentes en estos pacientes.
En las embolectomías tardías la tasa de recuperación de la extremidad oscila entre el 59 y el 88 %, con una mortalidad cercana al 9 %.
BIBLIOGRAFÍA
1.- Green RM, De Weese JA, Rob CG. Arterial embolectomy before and after the Fogarty catheter. Surgery 1975; 77: 24-33.
2.- Fogarty TJ, Cranley JJ, Krause RJ, et als. A method of extraction of arterial emboly and thrombi. Surg Gynecol Obst 1963; 116: 241-4.
3.- Mills JL, Poter JM, Lackland AFB. Datos básicos en relación con la indicación clínica en las isquemias agudas de las extremidades. Anales de Cir Vasc 1991; 5: 95-8.
4.- Lerman J, Miller FN, Lund CC. Arterial embolism and embolectomy. Report of cases. JAMA 1930; 94: 1128-33.
5.- Panetta T, Thompson JE, Talkington CM. Arterial embolectomy: A 34 year experience with 400 cases. Surg Clin of NA 1986; 66: 339-53.
6.- Lorentzen JE, Roder OC, Hansen HJ. Peripheral arterial embolism. A follow-up of 130 consecutive patients submitted to embolectomy. Acta Chir Scand 1980; 111: 116-9.
7.- Billig DM, Hallman GL, Cooley DA. Arterial embolism. Surgical treatment and results. Arch Surg 1967; 95: 1-6.
8.- Connett MC, Murray DH, Wennwckwr WW. Peripheral arterial emboli. Am J Surg 1984; 148: 14-8.
9.- McPhail NV, Fratesi SJ, Barger GG. Management of acute thromboembolic limb ischemia.
Surgery 1983; 93: 381-5.
10.- Baxter-Smith D, Ashton F, Slaney G. Peripheral arterial embolism. A 20 year review. J Cardiovasc Surg 1988; 29: 453-7.
11.- Crawford ES, DeBakey ME, Morris GC, et als. Surgical treatment of occlusion of the innominate, common carotid and subclavian arteries: A 10-year experience. Surgery 1969; 65: 17-28.
12.- Gross WS, Flanigan P, Kraft RO, et als. Chronic upper extremity arterial insufficiency. Arch Surg 1978; 113: 419-23.
13.- Laroche GP, Bernatz PE, Joyce JW, et als. Chronic arterial insufficiency of the upper extremity. Mayo Clin Proc 1976; 51: 180-6.
14.- Bergqvist D, Ericsson BF, Konrad P, et als. Arterial surgery of the upper extremity. World J Surg 1983; 7: 786-91.
15.- Kertes P, Westlake G, Luxton M. Multiple peripheral emboli after cardiac trauma. Br Heart J 1983; 49: 187-9.
16.- Butler CM, Rob GH, Taylor RS. Paradoxical Embolism. Eur J Vasc Surg 1992; 6: 104-6.
17.- Leonard RC, Neville E, Hall RJ. Paradoxical embolus. A review of cases diagnoses during life. Eur J Heart 1982; 3: 362-70.
18.- Mellière D, Bourgeois A, Becquemin JP, et als. Les micro-embolies d´origine artérielle. Chirurgie 1981; 107: 428-32.
19.- Poblete R, Draper S, Velásquez A, et als. Oclusión arterial y venosa aguda asociada a déficit de antitrombina III. Rev Chil Cir 1991; 43: 389-93.
20.- Chin AK, Zimmerman JJ, Fogarty TJ. Acute arterial occlusion. En: Moore WS, Vascular Surgery (2nd Edition), Grune & Stratton, Orlando, Florida USA, 1986: 864.
21.- Abbott WM, Maloney RD, McCabe CC, et als. Arterial embolism: a 44 year perspective. Am J Surg 1982; 143: 460-4.
22.- Darling RC, Austen WG, Linton RR. Arterial embolism. Surg Gynecol Obstet 1967; 124: 106-14.
23.- Savelyev VS, Satevakhin II, Stepanov NV. Artery embolism of the upper extremities. Surgery 1977; 81: 367-75.
24.- James EC, Khuri NT, Fredde CW, et als. Upper limb ischemia resulting from arterial thromboembolism. Am J Surg 1979; 137: 739-44.
25.- Champion HR, Gill W. Arterial embolus to the upper limb. Br J Surg 1973; 60: 505-8.
26.- Dale WA, lewis MR. Management of ischemia of the hand and fingers. Surgery 1970; 67: 62-79.
27.- Ricotta JJ, Scudder PA, McAndrew JA. Management of acute ischemia of the upper extremity. Am J Surg 1983; 145: 661-6.
28.- Baird RJ, Lajos TZ. Emboli to the arm. Ann Surg 1964; 160: 905-9.
29.- Barker CF, Rosato FE, Roberts B. Peripheral arterial embolism. Surg Gynecol Obstet 1966; 123: 22-6.
30.- MacGowan WA, Mooneram R. A review of 174 patients with arterial embolism. Brit J Surg 1973; 60: 894-8.
31.- Caruana JA, Gutierrez IZ, Anderson MN, et als. Factor that affect the outcome of peripheral arterial embolization. Arch Surg 1981; 116: 423-5.
32.- Cranley JJ. Acute embolic occlusion of major arteries. In: Bergan JJ (ed). Vascular Surgical Emergencies, Orlando, Grune & Stratton, Inc., 1987: 487-98.
33.- Kendrick J, Thompson BW, Read RC, et als. Arterial embolectomy in the leg. Results in a referral hospital. Am J Surg 1981; 142: 739-43.
34.- Elliott JP, Hageman JH, Szilaghy DE, et als. Arterial embolization: Problems of source, multiplicity, recurrence, and delayed treatment. Surgery 1980; 88: 833-43.
35.- Krug A, de Rochemont W, Kurb G. Blood supply of the miocardium after temporary coronary occlusion. Clin Res 1966; 15: 57-60.
36.- Fischer EG, Ames A. Studies on mechanisms of impairment of cerebral circulation following ischemia: Effect of hemodilution and perfusion pressure. Stroke 1972; 3: 538-41.
37.- Lusby RJ, Wylie EJ. Acute Lower Limb Ischemia: Pathogenesis and Management. World J Surg 1983; 7: 340-6.
38.- Fogarty TJ, Daily PO, Shumway NE, et als. Experience with Balloon Catheter Technic for Arterial Embolectomy. Am J Surg 1971; 122: 231-7.
39.- Abbott WM, Maloney RD, Wirthlin LS. Embolism of the popliteal artery. Surg Gynecol Obstet 1984; 159: 533-6.
40.- Tawes RL, Beare JP, Scribner RG, et als. Value of Postoperative Heparin Therapy in Peripheral Arterial Thromboembolism. Am J Surg 1983; 146: 213-5.
41.- Busuttil RW, Keehn G, Milliken J, et als. Aortic Saddle Embolus. Ann Surg 1983; 197: 698-705.
42.- Short D, Vaughn G, Jachmczyk J, et als. The Anatomic Basis for the Occasional Failure of Transfemoral Ballon Catheter Thromboembolectomy. Ann Surg 1979; 193: 555-6.
43.- Morris Gc, Beall AC, Berry WG, et als. Anatomic Studies of the Distal Popliteal Artery and its Branches. Surg Forum 1960; 10: 498-502.
44.- Gupta SK, Samson RH, Veith, FJ. Embolectomy of the distal part of the popliteal artery. Surg Gynecol Obst 1981; 153: 254-6.
45.- Youkey JR, Clagett GP, Rich N. Thromboembolectomy of the Arteries Explored in the Ankle. Ann Surg 1984; 199: 367-71.
46.- Michaels JA, Torrie EP, Galland RB. The Treatment of Upper Limb Vascular Occlusions Using Intraarterial Thrombolysis. Eur J Vasc Surg 1993; 7: 744-6.
47.- Andaz S, Shields DA, Scurr JH, et als. Thrombolysis in Acute Lower Limb Ischemia. Eur J Vasc Surg 1993; 7: 595-603.
48.- Comerota AJ, White JV, Grosh JD. Intraoperative, intraarterial thrombolysis therapy for salvage of limbs in patients with distal arterial thrombosis. Surg Gynecol Obstet 1989; 169: 283-9.
49.- Belkin M, Belkin B, Bucknam C, et als. Intraarterial fibrinolitic therapy. Efficacy of streptokinase vs urokinase. Arch Surg 1986; 121: 769-73.
50.- Seeger JM, Flynn TC, Quintessenza JA. Intraarterial streptokinase in the treatment of acute arterial thrombosis. Surg Gynecol Obstet 1987; 164: 303-7.
51.- Kolts RL, Kuehner ME, Swanson MK, et als. Local intra-arterial streptokinase therapy for acute peripheral arterial occlusion. Should thrombolytic therapy replace embolectomy? Am Surg 1985: 51: 381-7.
52.- Levin BH, Giordano JM. Delayed arterial embolectomy. Surg Gynecol Obstet 1982; 155: 549-51.
53.- Jarrett F, Dacumos GC, Crummy AB, et als. Late appearance of arterial emboli: Diagnosis and management. Surgery 1979; 86: 898-903.
54.- Gregg RO, Chamberlain BE, Myers JK, et als. Embolectomy or heparin therapy for arterial emboly? Surgery 1983; 93: 377-80.
55.- Dale WA. Differential management of acute peripheral arterial ischemia. J Vasc Surg 1984; 1: 269-78.
1 comentario:
Muy buen aporte Doc,completo y claro para el estudio de internado
Publicar un comentario